- Manglende intrauterin gestationssæk (er synlig hos 80% af normale grav. ved P-hCG > 2500 IE/l). I stimulerede cykli (og flerfolds graviditet) bør man forvente en højere hCG-værdi før graviditeten kan ses (diskriminationszone). En mere sikker diagnostik opnås ved negativ ULS 24 dage efter konceptionen (sv.t 10 dage efter pos.grav.test). (3).
- Diskriminationszone (hCG værdi hvor graviditeten skal kunne ses) er uhensigtsmæssig (13)
- Pseudogestationssæk (10-20 % af EUG, karakteriseret ved central beliggenhed ekkofattig opklaring i uterus samt manglende dobbeltkonturering)
- Cystisk eller anden adnex udfyldning. (X-ut med hæmatosalpinx og Doughnut sign
- Heterotrop graviditet (intra- og extrauterin graviditet samtidig) ses i 1,1% af ex.ut.grav. (6) sv.t ca 20 om året i DK. Ses især ved assisterede cykli.
- Fund af fri væske intraperitonealt eller i fossa Douglasi.
- Cervical grav. (1% af de ekstrauterine). Diff. diagnose til igangværende spont. abort ses ved, at gestationsækken i cervix ved igangværende spont abort forskyder sig ved probetryk på cervix. Kan beh. med MTX eller evac. + Folly kateter i cervicalkanalen. (20)
- Graviditet i sectio cikatrice. Tidlige grav. behandles med MTX, sene med operation og evt MTX(6a
- Hjørnegraviditet (3% af ekstrauterine grav.) eller interstitiel graviditet: Interstitial line.
Se UL . Geststationssækken er desuden omgivet af 5 mm myometrium. - Salpingitis isthmica nodosa kan ligne x-ut graviditet
Biokemi:
P-hCG stiger langsommee end normalt. Ved 85% af normal graviditet sker der mindst en fordobling af HCG på 2 dage, hvilket dog også er tilfældet for 7% af EUG).
Følges med 48 timers interval de to (tre) første gange (se under afnsittet kontrol).
Ikke signifikant stigning i HCG over tre prøver, sammenholdt med smalt midtlinieekko, er ofte diagnostisk for extrauterin graviditet. Dog skal opmærksomheden henledes på at 15% af normale graviditeter har ikke signifikant stigning i mellem 4. og 6.uge (4) og P-hCG kan være målbar i 4 uger efter spontan abort og 6 uger efter prov.abort.
Hb. fald.
Laparoskopi: Endelig diagnose stilles almindeligvis ved laparoskopi.
Dog kan meget tidlig extrauterin graviditet overses. Ofte ses salpings tydelig forstørret, evt. over 3-5 cm. I modsat fald bør fjernelse salpinx ikke foretages (se under behandling).
Diagnostisk evacuatio kan evt. udføres. ("hastemik." giver ikke hurtigere svar)
- mistanke om blødning,
- påvirket AT,
- moderate til svære smerter,
- krav om hurtig afslutning af forløbet,
- ønske om sterilisation/fjernelse af ægleder
- ved tvivl om graviditetens lokalisation / heterotrop graviditet.
- At salpingektomi kan blive nødvendigt pga. ukontrollabel blødning, eller væsentlige patoanatomiske forandringer af salpinx
- Risiko for persisterende trofoblast er ca. 7 % som evt. behandles med MTX eller fornyet kirurgi
- Opfølgningsprogram med hCG (se kontrol efter MTX beh. herunder)
- Øget risiko for gentaget medicinsk eller kirurgisk intervention
- Patienten udviser beskedne subj. symptomer og er indstillet på et længere opfølgningsforløb (3-6 uger).
- hCG <1500 IU/L. Hyppigheden af persisterende trophoblast:
- - 12% når hCG var mindre end 1000mIU/mL,
- 29% når hCG ligger mellem 1000 og 2000mIU/mL, og
- 41% når hCG er mellem 2000 og 3000 mIU/mL (7)).
- hCG stigning mindre end 20% seneste 48 timer før behandling er rupturisikoen minimal. (Ved mere end 69% stigning er risikoen for ruptur 85%)(22)
- hCG stigning mere end 19% seneste 48 timer før behandling og hCG på dag 1 over 729 IE øges risikoen for persisterende trophoblast (og hermed fornyet MTX beh. eller laparoskopi).(23)
- Manglende fosterhjerteaktion (8)
- Udfyldninger ved UL mindre end 3,5cm eller
- Ingen mistanke om blødning (hvis der er hæmatoperitoneum ved initieringen af MTX beh. er den relativ risiko 5,1 (1,7-15,1) for operation efter MTX behandling). (11)).
- Hvis man undtagelsesvis behandler på værdier over 5000IU/L), øges succeraten ved to behandlinger med en uges mellemrum(16).
- Vægt under 60 kg: 50mg.
- Vægt mellem 60-90 kg: 75 mg.
- Vægt over 100kg: 100 mg.
- Efter salpingectomi: Ingen kontrol
- Ved ekspekterende "behandling" P-hCG hver 2 dag tre gange, herefter ugentligt (el. hver 14. dag) afhængig af patientens symptomer og almentilstand.
- Ved tubarbevarende kirurgi (tubotomi) eller MTX tages P-hCG dag 4 og 7, og herefter ugentligt (hver 14.dag). Følges til værdier under detektionsgrænsen (<5IE).
- Ved smerter bør tillige tages Hgb. Falder denne, bør fornyet ULS overvejes.
Ved fald i hCG på >20% fra dag 1 til dag 4, er risikoen for persiterende trophoblast tæt på 0, og kontrol hCG 1 måned senere er tilstrækkeligt. (12) - Ved stigning på over 70% er sandsynligheden for fornyet intervention (MTX / operation) stor.
|
Dette dokument er flaget "Muligt forćldet"
Find siden via vejledninger
Ekstrauterin graviditet
2023
|
Mht. interstitiel, cornual og hjørne graviditet se instruks Ny metaanalyse af Hong-Juan Hao et all 2023 viser fertilitetsmæssig fordel ved enten MTX eller tubotomi som et alternativ til salpingectomi hos patienter med ekstrauterin graviditet, der ikke er akut påvirket. Intrauterin graviditetsrate ved
2. MTX vs salpingectomi: OR=2,11 (1,52-2,93). 3. Tubotomi vs salpingectomi: OR=1,61 (1,29-2,01). Forekomst: Incidens 1-2 % af alle graviditeter (1,2). Pt. der henvender sig med blødning og/eller smerter har en risiko for EUG på 6-16% (1a). Lokalisation, mest almindelig er lokalisation i ægleder. Der ses godt 10 tilfælde af heterotrop graviditet om året i DK (graviditet både intra og ekstrauterint).
Ætiologi :
Subjektive symptomer med abdominalsmerter, evt. skuldersmerter, uregelmæssige blødninger, pletblødning, menostasi, graviditetssymptomer, positiv humant chorio gonadotropin (hCG), evt. sidste menstruation svagere end normalt. Objektive fund: Ømhed ved GU, evt. peritoneal reaktion, uterus mindre end svarende til menostasien, udfyldning sv. til et adnex. Chokeret pt. ses sjældent. Vaginal ultralyd: Hgb, Type og evt BAS test. Hgb og P-hCG. Ved formodning om større intraabdominale blødninger, bestille en BAS test og en akut pakke mhp balanceret transfusion (med O NEG blod indtil svar på BAS test)
Anti-D gives til Rh. neg. ved kirurgisk intervention efter 8 ugers graviditet. (Sundhedsstyrelsen 2013, si 112) Kirurgi:
Såfremt hævelsen over salpinx ikke er tydelig, bør rutinemæssig fjernelse af formodet afficeret salpinx ikke foretages, med mindre det er aftalt med patienten. (Se afgørelse fra Patienterstatningen 2014) Hvis graviditet under ingen omstændigheder er ønsket, kan evacuatio evt. udføres. Tubotomi (åbning af æglederen og fjernelse af gravidtetsvævet) øger chancerne for spontan efterfølgende graviditet (OR=1,6 i forhold til salpingectomi)(24), men forøger også risikoen for persisterende trofoblast (som ved MTX behandling) og fornyet MTX eller kirurgisk behandling, samt øger den perioperativ blødningsrisiko. Hvis den kontralaterale salpinx er makroskopisk patologisk eller kvinden har stærk præference for salpingsbevarende behandling, bør tubotomi (eng:salpingotomy) (kort video) eller MTX behandling overvejes. En lille video viser teknikken bag tubotomi. Du kan også se en tekst der beskriver teknikken (se afsnittet Tubotomi (ca midt på siden)). Rigtig teknikken er væsentlig, hvis persisterende trofoblast skal undgås. Rigtig teknik kræver at dybden af nålebrændingen er 2-3 mm og placering af incisionen på den proksimale del af graviditeten/hævelsen på salpinx på modsatte side af hvor mesenteriet sidder. Ved blødning kan infiltration med adrenalinholdigt lokalanæstekum forsøges i mesosalpinx. Undertiden blive bipolær el-koagulation af kanterne på salpinx nødvendig. Tilbageværende placentarrester i salpinx, kan også være årsag til blødningen og kan forsøges ophentet med traumatisk tang. Planlægges tubotomi skal der informeres om: Risikoen for konvertering fra laparoskopi til laparotomi er fra 5-14% (danske tal fra 7 centre, 2009). Formentlig lavere idag. Risiko for tarm-, blære- eller anden organlæsion ved laparoskopi ca. 0,2% (egne tal) Er operatøren per-operativt usikker på, om der er tale om graviditetsvæv i tuba, skal denne lades urørt, med mindre andet er aftalt med patienten forud for operationen, eller der er væsentlig argumenter for fjernelse. (se afgørelse fra Patienterstatningen 2014) Laparoskopi: se særlig instruks
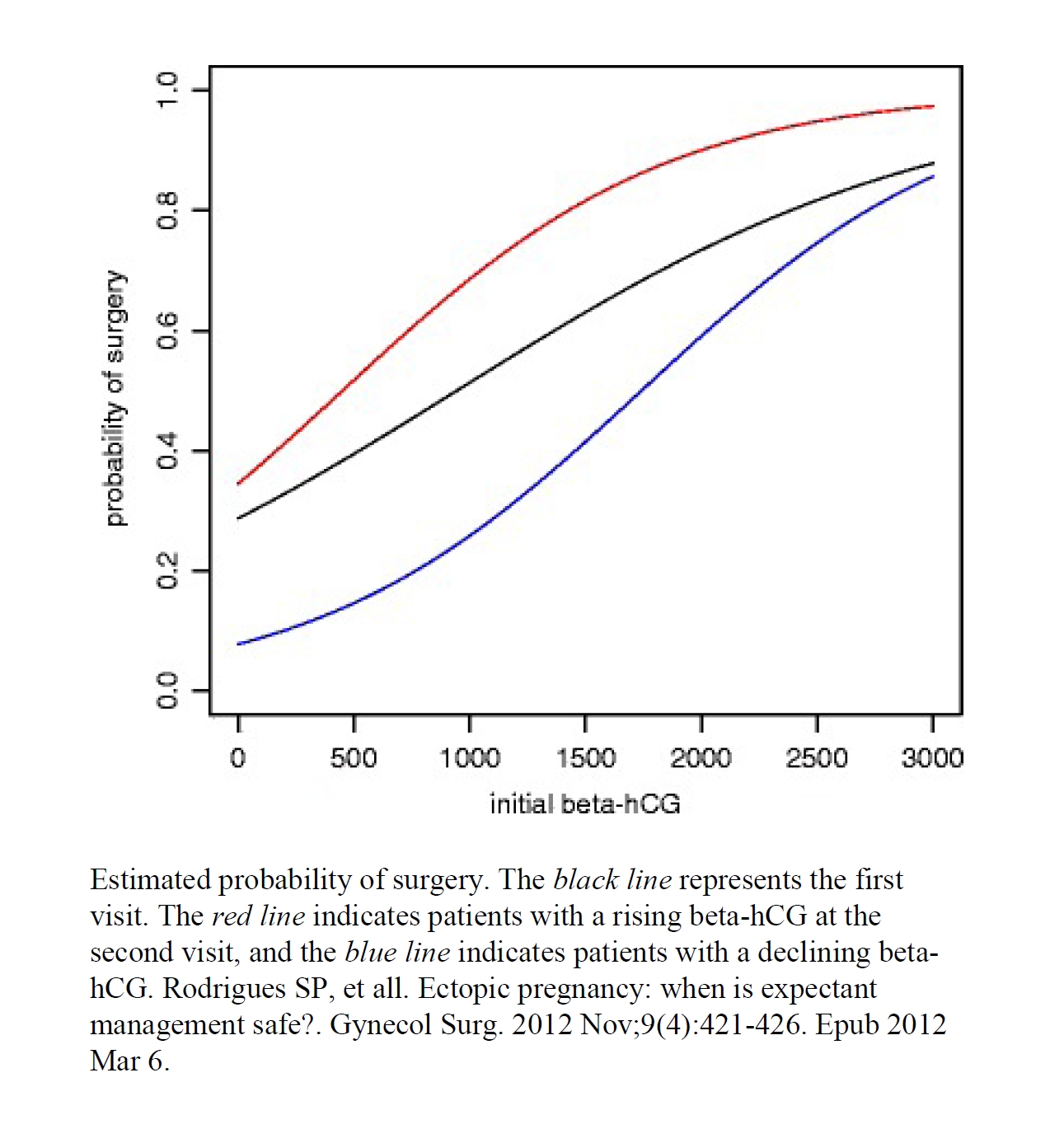
Er udfyldningen mindre end 4 cm kræver 70% af disse ptt. ikke yderligere behandling. P-hCG er af begrænset værdi som markør for risikoen for ruptur. Lave (eller faldende) værdier udelukker ikke ruptur af salpinx. Dog tillades ambulant behandling af asymptomatiske patienter med P-hCG over 2000 IE. Vedvarende stigning eller tiltagende symptomer indicerer ofte operativ behandling.
NB! Heterotrop graviditet (1% af alle ekstrauterine hvilket sv.t. godt 10 tilfælde på landsplan / år). (6) Som primærbehandling bedst når MTX behandling bør undgås ved knoglemarvsinsufficiens. Fremtidige fertilitet Sandsynligheden for intrauterin graviditet 73% (6)) og risikoen for fornyet EUG (8-10%) (5,6,9,17,24) samt persisterende trophoblast som ved tubotomi (10%). Ingen risiko for langvarig beskadigelse af ovarierne (10) Dosering af MTX Inj Methotrexate 25mg/ml. Alternativt, men dyrere og med flere bivirkning: Tab Methotrexat 2,5 mg 2 tab. x 3 dgl. dag 1,3 og 5, samt Leucoverin 15 mg 1 x 2 dgl dag 2, 4 og 6. Samme dosering ved gentagelse af behandling ved persisterende trophoblast. Blodprøver: Bør forudgås af normale hgb., thrombocytter, ASAT, leukocyttal og diff. samt creatinin. Samme dosering ved persisterende trophoblast. Anti-D til Rh-neg. ptt. uden antistoffer efter 8 ugers graviditet. Bivirkninger ved MTX (2%): Mest almindelig er stomatitis og abdominalia. Knoglemarvdepression er dog set. (se herunder) Bør undgå graviditet i 3 mdr. Kontrol: hCG på operationsdagen samt på 4 og 7 dagen, herefter ugentlig (hver 14 dag) med mindre hCG stiger. I så tilfælde overvej ny MTX beh/salpingectomi (ser herunder: Persisterende trophoblast). Ændringen i hCG prædikterer succesraten blandt MTX behandlede se under kontrol:
Er der signifikant stigning i hCG-værdien fra 4. til 7. dagen efter behandlingens påbegyndelse, er der tale om persisterende trophoblast (eller overset intrauterin graviditet). Tillader patientens almentilstand det, er en tredje kontrol af P-hCG indiceret før en evt. sekundærbehandling iværksættes, da P-hCG undertiden fluktuerer noget. Får pt. tiltagende smerter og faldende hgb., kan der være tale om blødning. Ved påvirket AT behandles med laparoskopi/tomi og relevant intervention. Ved god AT behandles efter konferencebeslutning med inj Methotrexat i dosering som ved primær MTX behandling. P-hCG tages påny dag 4 og 7, og herefter ugentligt (hver 14.dag). 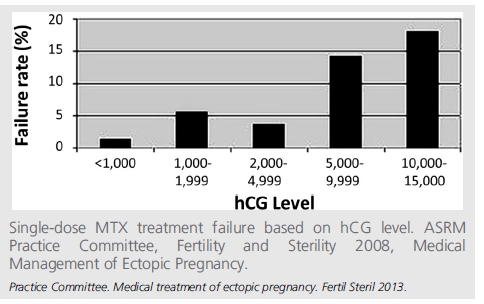
Recidiverende grav. i samme salpinx: Ved fornyet graviditet i samme salpinx, bør der foretages salpingectomi med mindre specielle omstændigheder gør sig gældende.
Information:
Littereatur:
Se desuden Arbejdsgruppe 2016 Arbejdsgruppe under DSOG2016 og sep.2009 ;-) RCOG Tubar graviditet 2012 og (PDF-filen) Netters billeder, Ciba Geigy.
Cochrane:
|