- Uændret cystestørrelse: evt. kontrol op til 1 år inden operation tilbydes.
- Voksende cyster: Laparoskopisk cysteresektion (evt. USO).
- Forudgået af CA-125
- Laparoskopisk/åben cysteresektion
- Mindre end 5 cm og ingen symptomer: Ved normal CA-125 og RMI er under 200 og ved manglende symptomer foretages Ul-kontrol og CA-125 efter 3-4 måneder. Er cysten vokset og/eller ved stigning af CA-125 foretages USO eller BSO. Ved fortsat normal CA-125 og uændret størrelse og udseende efter 1 år kan patienten afsluttes.
- Større end 5 cm og ved symptomer:
- Operation: BSO/USO.
- Enkamrede cyster hvor CA-125 større end 35 U/ml ved 2 på hinanden følgende målinger og tilstedeværelse af cyste uanset morfologi: Behandles med BSO/USO.
- Simple cyster og dermoidcyster: Simple cyster og dermoidecyster mindre end 6 cm kan følges og kontrolleres/opereres post partum ihht. ovenstående.
- Cyster større end 10 cm: Bør vurderes med henblik på operation. CA-125 kan være forhøjet hos gravide, navnlig i 1. trimester, hvorfor denne tumormarkør ikke anbefales anvendt.
- Der anbefales ikke rutinemæssigt profylaktisk tokolyse ved operation efter 20. graviditetsuge, men der må laves individuel vurdering
- Kvinder under 40-45 år: Konservativ behandling med cysteresektion.
- Præmenopausale kvinder over 45 år: USO (USO hos præmenopausale skal ske efter grundig samtale med pt under hensyn til individuelle ønsker samt klinik.)
- Postmenopausale kvinder: USO/BSO.
- Afdelingsledelsen har ansvaret for lokal implementering af denne vejledning - og hvor relevant konkretisering heraf.
- Den enkelte medarbejder i gynækologiske/obstetriske afdelinger har ansvaret for at kende og anvende vejledningen.
-
DSOG’s guideline: Håndtering af ovariecyster 2016
-
DGCG.dk
| Hovedsiden | Vejledninger | Klik for nyeste version på VIP den viste er hentet 31-05-2026 |
|---|
Overiecyster/tumorer - 18-02-2026
Indhold
Målgrupper og anvendelsesområde
Læger på gynækologisk afdeling, Hvidovre hospital, der visiterer, diagnosticerer og behandler, samt følger op på patienter med ovariecyster og udfyldninger i det lille bækken.
Vejledningen omfatter ikke patienter med arvelig disposition til ovariecancer, samt forventede tiltag ifm. kirurgisk intervention ved uventet cancerfund.
Formålet med VIP-dokumentet er at understøtte ensartet korrekt visitation, diagnostik og behandling af patienter med ovariecyster, samt opfølgning på benigne ovariecyster og udfyldninger i det lille bækken med formodet genital oprindelse.
Definitioner
Funktionelle ovariefollikler versus ovariecyster: Ved funktionelle ovariefollikler forstås den naturligt udviklede follikel med ekkotomt indhold, der umiddelbart før ovulation andrager ca. 25-35 mm og som forsvinder i ugerne efter ovulationen eller som undertiden fremstår som en corpus luteumcyste i dagene (ugerne) efter ovulationen (se senere).
Almindeligvis taler man således kun om ”cyster” når de måler over 40 mm, med mindre de ikke er ekkotomme. Processer i ovariet med vekslende ekkogenicitet, under 40 mm omtales ikke som funktionelle ovariefollikler (f.eks. dermoidcyster eller endometriomer mfl.)
Menopause: Tidsrummet efter 12 på hinanden følgende måneder uden vaginalblødning. Kan tidspunktet ikke fastsættes på dette kriterium (f.eks. hysterektomerede) eller er blødningerne induceret artificielt, er 50 år valgt som alder for menopause.
Præ- og perimenopausal: Tiden forud for ovennævnte periode.
Maligne ovarietumorer: Ovariecancer og borderline tumorer.
RMI: Risk of malignancy index.
IOTA: International Ovarian Tumor Analysis collaboration CA 125: Cancermarkør med øvre normalområde på 35. Forhøjede værdier ses ved endometriose, infektion, inflammatoriske lidelser, graviditet, ikke gynækologiske cancere, kronisk leversygdom samt ved ascites uanset ætiologi.
Ved let forhøjet CA 125 og ultralydsmønster, som erfaren kliniker indenfor mønstergenkendelse finder foreneligt med endometriosecyste, samt anamnese der svarer dertil, kan man overveje at følge kvinden med tæt kontrol (blodprøve og ultralydsundersøgelse ved erfaren kliniker). Ved mindste tvivl, eller stigende/forhøjet CA 125 må kvinden opereres på relevant hospital afhængig af RMI-tallet.
TVUL: Transvaginal ultralydsscanning
TAUL: Transabdominal ultralydsscanner
USO: Unilateral salpingo-ooforektomi.
BSO: Bilateral salpingo-ooforektomi.
Fremgangsmåde
Baggrund
Screeningsundersøgelser har vist ovariecyster blandt ca. 10 % af de 45-50-årige og ca. 7 % af de postmenopausale.
Symptomer og diagnostik
Symptomer: Ofte ingen. Smerter, blødningsforstyrrelser, tyngdefornemmelse eller pollakisuri kan forekomme.
Risikofaktorer: Indtrådt menopause, evt. familiær disposition til underlivscancer og brystkræft. Relativ risiko øges ved infertilitet, PCOS, endometriose, rygning, og LYNCH syndrom. Risikoen mindskes ved p-piller, amning mere end 12 mdr., sterilisation ved ligation/Filshi clips og tidligere graviditet.
Obj.us.: GU, TVUL og TAUL (ved store cyster).
Paraklinisk: CA-125 og RMI-skema (Bilag 2) udfyldes. På mistanke om germinalcelletumor kan tages P-hCG, inhibin, alfa-føtoprotein, LDH, p-HCG og ved mistanke om colontumor CEA.
Ultralydsfund:
Man kan med fordel anvende IOTA’s metode til at beskrive cyster:
1. Den største diameter af hele cysten måles i hvert plan (anterior-posterior, caudal-kraniel, højre-venstre)
2. Klassificér cysten som en af følgende:
a) unilokulær
b) unilokulær-solid
c) multilokulær (tæl antal kamre)
d) multilokulær-solid
e) solid (solide partier udgør mere end 80% af cysten)
3. Beskriv cyste væskens udseende som en af følgende:
a) anekkoisk
b) low-level
c) ground glass (matglas)
d) mixed
e) hæmorragisk
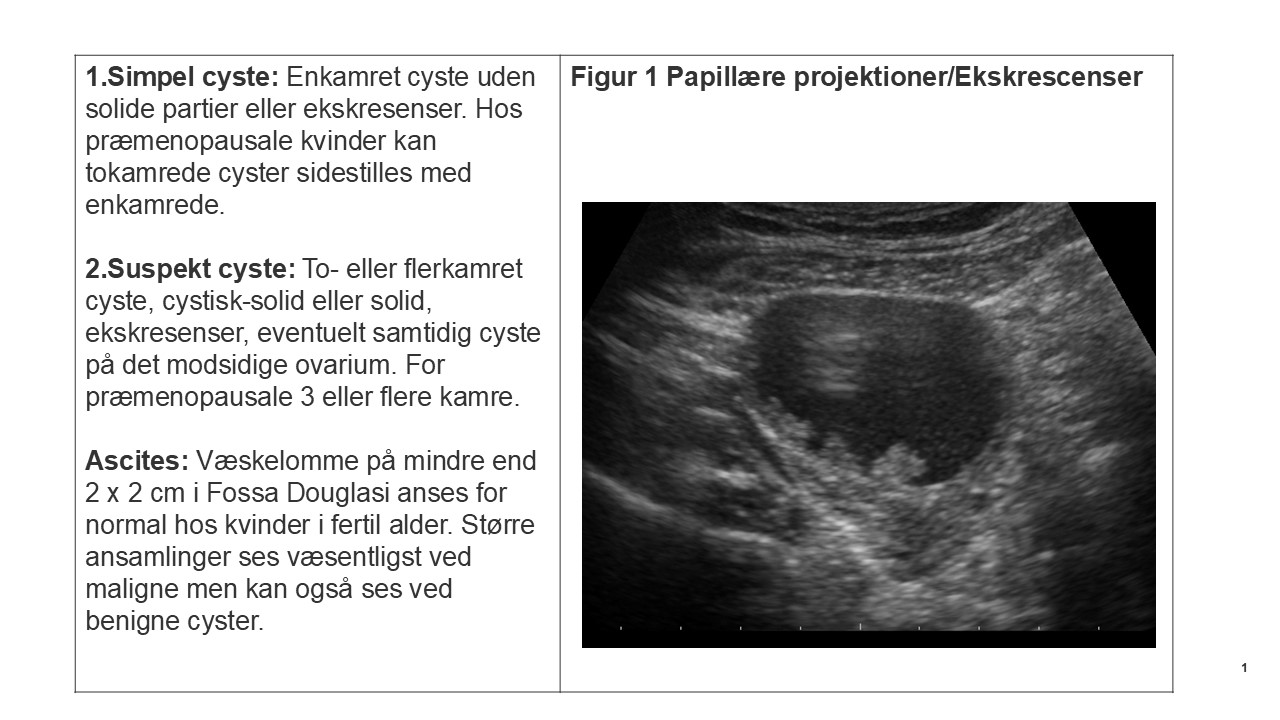
4. Beskriv tilstedeværelsen af papillære projektioner (ekskrescenser) dvs. elementer, der udgår fra cystevæggen og måler >3 mm fra basis til top: hvor mange, størrelsen og colorscore.
5. Beskriv udseende af den indre cystevæg (ydre cystevæg ved solide tumorer) som glat eller ujævn.
6. Colorscore 1-4 (subjektiv vurdering af flow i cysten. 1=intet flow, 4=meget kraftigt flow). PRF bør være 0,6.
7. Tilstedeværelse af ascites (ja/nej)
Klinikere med erfaring i mønster genkendelse vil oftest kunne genkende:
• Corpus luteum.
• Endometriomer.
• Dermoid.
• Fibromer.
• Hydrosalpinx
og rubricere dem som ikke suspekte cyster. Hvorvidt disse cyster skal opereres, vil afhænge af de kliniske omstændigheder.
Risk of Malignancy Index (RMI):
RMI bruges til at vurdere, om en cyste overvejende sandsynligt er benign eller ej. Indtil videre bruges RMI i Danmark primært som grundlagt for visitation af patienter med ovariecyster, idet patienter med en RMI-score over 200 bør udredes på onkologisk center.RMI= Menopausestatus x ultralydsfund x CA 125 (se bilag)
Tilbage til top
Behandling og monitorering
Se flowdiagram (![]() Bilag 1 Flowdiagram ovariecyster.pdf)
Bilag 1 Flowdiagram ovariecyster.pdf)
For det følgende gælder at RMI (skema Bilag 2) er mindre end 200. I modsat fald kontakt/henvisning til onko-gynækologisk center samme dag eller førstkommende hverdag.
Simple cyster
Ved uni- og bilokulære glatvæggede cyster ses sjældent maligne forandringer (mindre end 1 %), men er dog relateret til størrelsen af cysten, (cystestørrelse større end 5 cm (2 % og større end 7 cm (5 %)).
Præ- og perimenopausale kvinder
Uni- og bilokulære cyster:
Mindre end 4 cm: Afsluttes
4 - 7 cm: Kontrollér CA125
UL-kontrol efter 3-4 måneder (regression ses hos 90 %)
Større end 7 cm:
Postmenopausale kvinder
Enkamrede (unilokulære) cyster
Cyster hos gravide
Ultralydskriterier med hensyn til malignitet som hos ikke-gravide.
Suspekte cyster
Ved multilokulære cyster, cyster med solide elementer og solide tumorer er risikoen for maligne forandringer henholdsvis 3 %, 13-17 % og 11 %, risici der dog kvalificeres ved beregning af RMI (![]() Bilag 2 RMI skema.pdf).
Bilag 2 RMI skema.pdf).
RMI over 200 medfører henvisning til onkogynækologisk center mhp. PET-CT og MDT-konference. Undtaget herfra er hvor den kliniske vurdering er, at det drejer sig om endometriose (enkamret cyste med homogent indhold).
Alle suspekte cyster med RMI under 200, skal almindeligvis opereres lokalt efter konferering med speciallæge og evt. onkogynækologisk center.
Operativ procedure
RMI er under 200
Malignitets mistanken anses for lille, og der planlægges operation ved almen gynækologisk søjle.
Indgrebets art (resektion eller ooforektomi) afhænger af alder:
Formål: Fjernelse af cyste uden cystespild da ruptur af cystekapsel ved uerkendt malignitet opgraderer stadiet fra 1A til 1C og dermed medfører at patienten skal have kemoterapi.
Procedure: Kan cysten/ovariet lægges i endobag og tømmes i denne uden spild, er denne metode første valg.
Hvis cysten peroperativt findes suspekt eller er større end 7-9 cm, og den ikke kan fjernes laparoskopisk med endobag, kan man, for at undgå spild, overveje minilaparotomi med kontrolleret tømning af cysten med grov knæpunkturkanyle (evt. efter anlæggelse af overfladisk tobaksposesutur omkring indstiksstedet), gradvist udhentning af adnekset under tømningen, så resektion/ooforektomi kan foregå uden for abdomen.
Tømning af store cyster uden for endobag er ikke hensigtsmæssig og bør undgås.
Ved store cyster kan der eventuelt indledes med peritoneal skyllevæske.
RMI under 200 og peroperativt fund af malignsuspekte forandringer under operationen
En stor del af disse patienter vil være i stadium I eller stadium II.
Hvis der er mistanke om maligne forandringer afsluttes operationen og patienten henvises til onkogynækologisk center.
Information til og samtykke fra patienten
Hos præmenopausale kvinder tilstræbes cysteresektion for at bevare ovarievæv. Dette er dog ikke altid muligt, hvorfor disse patienter skal informeres om risiko for USO.
Hos postmenopausale kvinder fjernes det afficerede ovarium. Det kontralaterale ovarium fjernes typisk også pga. øget risiko for cystedannelse heri på længere sigt, men mindre patienten ikke ønsker dette.
Patienten informeres om risiko for infektion og blødning samt sjældent skader på tarm, blære eller kar (omkring 1 %).
Ved en kikkertoperation kan der meget sjældent opstå tekniske vanskeligheder, der nødvendiggør konvertering til åben operation.
Hvis der under operationen rejses mistanke om kræft, tages der prøver, eller operationen afsluttes og patienten henvises til onkogynækologisk center.
Patienten skal desuden spørges om samtykke til blodtransfusion.
Ansvar og organisering
Referencer, lovgivning og faglig evidens samt links hertil