- Faste venøs plasmaglukose ≥ 7,0 mmol/l
- HbA1C ≥ 48 mmol/mol (sv.t. 6,5 %)
- Venøs plasmaglukose ≥ 11,1 mmol/l (2 prøver nødvendige)
- Stort fosterskøn (>22%) Foetus magnus suspicio/ Mistanke om stort fosterskøn
- Polyhydramnios Polyhydramnios/hydramnion
- Metformin (antidiabetikum): Patienter behandlet med antidiabetikum Metformin anbefales at stoppe behandlingen. OGTT kan udføres en uge efter ophørt behandling.
- Betapred: Patienter behandlet med lungemodende Betapred skal vente en uge, før OGTT udføres pga. Bethametasons indvirkning på glukosemetabolismen (blodsukkerværdierne stiger).
- OGTT < 8,0: Normal
- OGTT ≥ 8,0 < 8,9: Gentages efter 4 uger indtil GA 36+0
- OGTT ≥ 9,0 < 11,0: Svar sendes videre til fødevisitationen. Pt har GDM og omvisiteres til diabeteskonsultation via fødevisitationen
- OGTT ≥ 11,0 <15,0: Patienten har GDM og visiteres til diabeteskonsultation på AHH. Patienten skal inden for 1-2 uger opnå behandlingsmål via diætbehandling. Opnås dette ikke inden for 1-2 uger, omvisiteres pt. til RH. Ved GA < 20+0, omvisiteres patienten til RH
- OGTT ≥ 15,0: Svar sendes videre til fødevisitationen. Patienten har insulinkrævende diabetes og omvisiteres til Rigshospitalet via fødevisitationen
- Tilvækst scanning tidligst GA 30, afhængig af diagnosetidspunktet
- Lægesamtale i svangreambulatoriet i forbindelse med tilvækst. Såfremt patienten diagnosticeres tidligt, da lægesamtale i GA 15-16 eller i forbindelse med gennemskanningen.
- MinSP
- HbA1c
- Ny tid i diabeteskonsultation
- Ved diætbehandlet diabetes lægges barnet hud til hud – ved insulinbehandlet diabetes bør barnet die, alternativt gives early feeding. Ved dysreguleret diabetes eller mistanke herom gives straks early feeding
- Hvis barnet er asymptomatisk, skal det ikke undersøges af pædiater
- BS måles i henhold til flowchart
- Barnet observeres 24 timer på barselsgangen med mindre betingelser for ambulant fødsel opfyldes (se nedenfor)
- BS på barnet 2 timer pp på eller over 2,5 mmol/l (BS-kontrol afsluttes som vanligt)
- Amning er etableret på fødegangen, og der er informeret om de 4 anbefalinger; især hud-mod-hud og hyppig amning
- Barnet skal die minimum 8 gange i døgnet af min. 10 min. varighed pr. gang. Hvis dette ikke opfyldes, skal der suppleres med håndudmalket brystmælk og/eller modermælkserstatning
- For førstegangsfødende bestilles kontroltid til trivsel/ammeopfølgning i efterfødselsambulatoriet (AHHA03 PKU+HØRE), når barnet er ca. 24 timer gammelt. Tiden medgives forældrene.
| Hovedsiden | Vejledninger | Klik for nyeste version på VIP den viste er hentet 31-05-2026 |
|---|
GDM (Gestationel Diabetes Mellitus) - 09-04-2026
Målgrupper og anvendelsesområde
Definitioner
Fremgangsmåde
Ansvar og organisering
Referencer, lovgivning og faglig evidens samt links hertil
Bilag
Målgrupper og anvendelsesområde
Målgruppen er alle behandlende læger, jordemødre, sygeplejersker og SOSU-assistenter, ansat i Gynækologisk/Obstetrisk afdeling.
Definitioner
Gestationel diabetes mellitus (GDM): Nedsat glukosetolerance diagnosticeret under graviditet.
Manifest diabetes mellitus: Formodet (men ikke tidligere kendt) manifest diabetes bedømt ud fra mindst et af følgende kriterier målt inden uge 20+0:
Den endelige diagnose kan først stilles efter graviditeten.
OGTT: Oral glukose tolerance test
BMI: Body mass index
Fremgangsmåde
Baggrund
GDM er en af de hyppigste graviditetsrelaterede komplikationer og er associeret med en lang række maternelle og perinatale komplikationer herunder øget risiko for præeklampsi, skulderdystoci, instrumentel forløsning, sectio, large for gestational age (LGA), neonatal hypoglykæmi og indlæggelse på et neonatalafsnit. På længere sigt er der øget risiko for type 2 diabetes, overvægt og metabolisk syndrom for både mor og barn. Der er evidens for, at behandling forbedrer outcomes for såvel mor som barn.
Forekomsten af GDM i Danmark var 5,9% i 2021 og er stigende. Den bygger på en risikobaseret screeningsstrategi.
Indikationer for OGTT
Ved glukosuri skal patienten have tid til OGTT inden for 2 uger, også ved en tidligere normal OGTT, max. interval 4 uger.
Ved makrosomi og/eller polyhydramnion skal patienten have tid til OGTT inden for 2 uger – også ved GA > 36, såfremt der ikke foreligger en normal OGTT inden for de sidste 4 uger.
Ved GA 12+0 til 19+6 og GA 24+0 til 27+6 screenes følgende gravide:
I. Kvinder med tidligere GDM
II. Kvinder med to af følgende risikofaktorer:
a. Overvægt før graviditeten (BMI ≥ 27 kg/m2 )
b. Familiær disposition til diabetes
c. Tidligere fødsel af et stort barn (≥ 4500 g)
d. Kendt PCOS
Ved GA 24 + 0 til 27+6 screenes følgende gravide:
I. Kvinder med kun én af følgende risikofaktorer:
a. Maternel overvægt før graviditeten (BMI ≥ 27 kg/m2 )
b. Familiær disposition til diabetes
c. Tidligere fødsel af et stort barn (≥ 4500 g)
d. PCOS
e. Flerfoldsgravide
II. Kvinder, der er screenet tidligere i graviditeten, men hvor glukosebelastningen var ikke-diabetisk
Andre tilstande, hvor patienten bør have tid til OGTT:
Medicin med betydning for OGTT:
Diagnosticering af GDM uden OGTT fx bariastrisk opererede eller opkast i forbindelse med OGTT
BS-profil: Patienten spiser vanlig kost i tre dage. Instrueres i at måle BS før de tre hovedmåltider samt 90 minutter efter. BS skal ligge under 5,5 før måltider og under 7 efter måltider.
OGTT
75 g glukose opløst i 250-300 ml vand indtages fastende efter lokal vejledning. Efter 2 timer tages venøs blodprøve til måling af glukose. GDM diagnosticeres ved 2-timers blodglukose ≥ 9,0 mmol/L.
Patientforløb
Visitation til OGTT:
Fødevisitationen henviser til OGTT ved primær visitation. Ved første jordemoderkonsultation afdækkes, om patienten er tilbudt de nødvendige OGTT (se indikationer).
Diagnosticering af GDM:
Alle OGTT-svar sendes via inbasket til sekretærpuljen i afdeling 451 (AHH 16 GYNOBS 451 OBST AMB SEKRETÆRER):
Vær opmærksom på, at OGTT kan foretages på både Amager Hospital og Hvidovre Hospital.
Er det ikke muligt at gennemføre en OGTT laves blodsukker-profil. Patienten bookes til oplæring i blodsukkermåling i diabeteskonsultationen. Dette skal ske via fødevisitationen.
Planlægning af patientforløb, omvisitering til RH og administrative opgaver varetages af fødevisitationen.
Graviditet
Visitation:
Fødevisitationen står for omvisitering til diabeteskonsultation.
· Fødevisitationen gør følgende :
o Signerer OGTT svar
o Sætter ”Diabetes team” på i patientheader
o Tilføjer GDM i fødeplansnotat
o Tilføjer ”DO244D Graviditet med gestationel diabetes” til diagnoselisten
o Skriver visitationsnotat, hvor det fremgår, at patienten er omvisiteret til diabetesjordemoder. Svar på seneste OGTT trækkes ind i notat via smartphrase
o Korrespondance til egen læge
o Korrespondance til patienten
o Der laves henvisning til diætist i Ernæringsenheden.
o Der laves Best./Ord. på:
o Der bookes tid via Best./Ord. i diabeteskonsultationen inden for en uge.
Såfremt patient har tider til jordemoder i basis-konsultation aflyses disse.
Patienter som følges i specialteams (Gemelli, OMK, TSF, TFA) fortsætter sideløbende her. Patienter som følges i bariatrisk konsultation overgår til diabeteskonsultation.
Omvisitering til Rigshospitalet:
Patienten informeres af en obstetiker i svangreambulatoriet eller en diabetesjordemoder.
Fødevisitationen står for omvisitering til Rigshospitalet. Fødevisitationen gør følgende:
o Såfremt der ligger ikke signerede OGTT-svar, signerer fødevisitationen disse.
o Fødevisitationen omvisiterer den gravide som højt specialiseret via CVF ved at sende en inbasket til CVF (P NOH HIG CVF VISITERENDE JORDEMODER, pulje nr. 20000201)
o Fødevisitationen giver sekretærerne i svangreambulatoriet besked om at afslutte patient og sende henvisning til Rigshospitalet. Hele patientens graviditetsforløb vil herefter overgå til Rigshospitalet.
o Fødevisitationen ringer til Diabetesambulatoriet på Rigshospitalet og giver dem besked om, at de overtager patientforløbet.
Diabeteskonsultation:
GDM-jordemoder: Ser patienten inden for en uge efter, at patienten er diagnosticeret med GDM.
Patienten informeres om forløbsplan og risici forbundet med GDM.
Patienten oplæres i blodsukkermåling og opfordres til at registrere blodsukkermålinger via MinSP.
Første uge måler patienten blodsukker før morgenmad og 1½ time efter morgenmad, samt før aftensmad og 1½ time efter aftensmad. Dette gøres hver dag. Derudover måles blodsukker før frokost og 1½ time efter frokost 2 gange den første uge. Dette gerne en hverdag og en weekend-dag.
Patienter, som er velregulerede, fortsætter herefter med kun at måle blodsukker to gange om ugen (før og efter morgen- og aftensmad).
Udlevering af materiale til BS-måling: Materiale afhentes af patienten i skranken i 449/451 eller udleveres af diabetesjordemoder/Fødevisitationen i afsnit 451. Ved akut behov for udlevering i weekenden kan dette udleveres i afd. 410.
Patienten får målt HbA1c hver 30. dag til hver 6. uge resten af graviditeten (Bemærk: Der skal være 30 dage mellem målingerne, ellers bliver prøverne ikke lavet). Behandlingsmål for HbA1c ≤ 37.
Patienten ses herefter af GDM jordemoder med 1-4 ugers interval. Dette planlægges individuelt ud fra patientens GA, samt ud fra hvor reguleret patienten er.
Ved behov for ændringer/stramninger i diæt måles BS x 6 dagligt i 2-3 dage for at vurdere effekten.
Såfremt behandlingsmålene ikke kan opnås, konfererer GDM jordemoder med læge Karen Halse tlf. 38 62 07 70 eller læge Mie W Crusell tlf. 38 62 08 33, alternativt obstetrisk BV tlf nr 38 62 56 24
Ved behov for omvisitering til RH, kontaktes fødevisitationen.
Henvisning til diætist:
Fødevisitationen henviser patienten til Ernæringsenheden, hvorefter patienten vil blive indkaldt til samtale med diætist inden for en uge. Der er opfølgende kontrol en uge efter oplæring mhp. sufficient blodsukkerregulering.
Patienten vil ved diætist få kost- og motionsoplæring. Diætbehandling er hjørnestenen i behandlingen af patienter med GDM. Der tilstræbes diabeteskost med begrænset kalorieindtagelse, højt indhold af langkædede polysaccharider, højt fiberindhold, lavt fedtindhold.
Motionsvejledning, f.eks. daglig spadseretur, cykling eller svømning af mindst ½ times varighed og i tilstrækkeligt højt tempo til, at patienten bliver forpustet. Gravide med bækkenløsning anbefales svømning.
Patienten kan genhenvises til diætist i Ernæringenheden ved behov.
Når barn og placenta er født, seponeres diæten, og patienten kan spise og drikke som vanligt.
Formål ved behandling:
Sikre optimal glykæmisk kontrol under graviditet og fødsel hos alle med graviditetsdiabetes eller gestationel diabetes mellitus (GDM).
Projektet GDM EMPOWER i RegionH har udviklet en undervisningsfilm, som fremmer egenomsorg og understøtter patientdrevet initiering af relevant behandling.
Endvidere foretages stratificering af behandlingsbehovet baseret på graden af opnåede glukosebehandlingsmål 2-4 uger efter diagnosen og omfatter følgende grupper:
Gruppe 1: Kvinder, der opnår tilfredsstillende glykæmisk kontrol alene ved diæt inden for 14 dage.
Gruppe 2: Kvinder, der opnår tilfredsstillende glykæmisk kontrol inden for 2-4 uger.
Gruppe 3: Kvinder, der ikke opnår tilfredsstillende glykæmisk kontrol inden for 2-4 uger. Insulinbehandlet GDM stratificeres til denne gruppe.
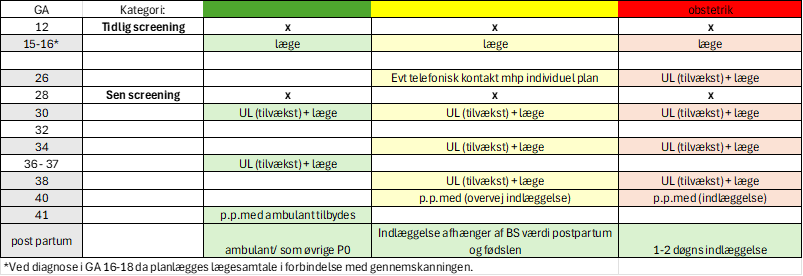
Der er lavet individuelle forløbsprogrammer for de respektive grupper (grøn/gul/rød)
Se flowchart herunder.
Flowchart over stratificering og forløb:
Information og vejledning
Umiddelbart efter diagnosen GDM får patienten i indkaldelsesbrevet et link til informationsfilm og opfordres til at hente BS-apparat i 449/451 eller afvente første besøg.
Pt. vejledes bl.a. i at måle blodsukker (BS) i alt 6 gange dagligt samt at indtaste BS i MinSP.
Ved første besøg hos GDM jdm følges op på, om pt. har set og forstået undervisningsfilmene. Vejledning om BS-målinger før og efter måltid og information om, at målet for blodglukose er mellem 4 - 5,5 mmol/L før hovedmåltider og mellem 4 - 7 mmol/L 1½ time efter påbegyndt hovedmåltid.
Obstetriker og scanning:
Patienten får samtale med obstetriker i svangreambulatoriet 2-4 uger efter diagnosen og vil herefter blive fulgt med tilvækstscanninger med 4-8 ugers interval fra tidligst GA 30.
Ved tidlig diagnose (GA 12-18) planlægges en samtale med obstetriker i GA 15-16 eller i forbindelse med gennemskanningen.
Ved diagnose i GA 24-28 planlægges en samtale med obstetriker i forbindelse med tilvækstskanning i GA 30.
Første lægekonsultation i svangreamb:
Patienten informeres om GDM, bl.a. øget risiko for stor fostertilvækst, præeklampsi og lav blodglukose hos barnet.
Desuden informeres om, at der på sigt er øget risiko for at udvikle diabetes.
Der gøres lægefaglig status, vurdering af blodsukker og blodtryk og patienten stratificeres herefter til GDM-forløb for grøn/gul/rød gruppe, se flowchart.
Brug smartphrase OBSAHH451AOPGDM
Grøn gruppe: Måler BS x 2 ugentligt (før og efter hhv. morgen- og aftensmad). Tilvækst planlægges ud fra flowchart
Gul gruppe: Det vurderes, om der kan opnås normale blodsukkerværdier ved fortsat kost og motion. Måler dagligt BS. Revurdering 1-2 uger derefter mhp. at opnå hurtig regulering på kost/motion eller henvisning til insulinbehandling. Tilvækst planlægges ud fra flowchart.
Rød gruppe: Henvises til insulinbehandling og følger flowchart for tilvækstskanninger.
Det anbefales, at hvis der over en uges periode er ≥ 2 forhøjede BS-værdier uden oplagt forklaring, suppleres med insulinbehandling. Dette sker ved omvisitering til RH. Fødevisitationen kontaktes og varetager omvisiteringen.
Efterfølgende kontroller i svangreambulatoriet:
Ved hver kontrol i svangreambulatoriet vurderes tilvækst, HbA1c, BS-værdierne, samt der måles BT.
Ved behov for opfølgning/kontrol kan der planlægges individuel telefonisk kontakt eller ekstra tilvækstskanninger.
PPmed-vurdering foretages løbende.
Diabetesbehandling ved steroidbehandling og febril sygdom hos kvinder med GDM:
Ved indgift af steroid som lungemodnende behandling stiger insulinbehovet ca. 40% de første tre dage efter første injektion og falder gradvist i løbet af de følgende to dage til det normale insulinbehov.
Ved febril sygdom stiger insulinbehovet ca. 25% per grad over 38.
Blodsukkeret (BS) måles 6 gange dagligt, dvs. før og 1½ time efter hovedmåltider. Blodsukre > 5,5 mmol/l præprandielt og BS > 7 postprandielt er forhøjede værdier.
Der ordineres Novorapid efter følgende retningslinier:
BS > 8 før hovedmåltid gives 2 enheder Novorapid
BS > 10 før hovedmåltid gives 4 enheder Novorapid
BS > 12 før hovedmåltid gives 6 enheder Novorapid
BS > 14 før hovedmåltid gives 8 enheder Novorapid
Ved BS > 15 mmol/l skal der tages hæmoglobin, elektrolytter, kreatinin og a-punktur. Urin eller blod undersøges for ketonstoffer.
Ved ketoacidose (pH < 7,3 og ketonuri 3+) konfereres med obstetrisk BV RH
Som hovedregel gives kun supplerende insulin før hovedmåltider. Ved enkeltstående blodsukkerværdier over 12 udenfor disse tidspunkter kan der suppleres med 8 IE Novorapid.
Ved udskrivelse:
Efter endt Celestonbehandling er der ingen yderligere diabetesmæssig opfølgning udover den rutinemæssigt planlagte, såfremt pt. ikke har haft behov for insulin under indlæggelsen.
Patienter, der har haft brug for insulinbehandling, skal måle BS x 6 dagligt i 5 dage efter udskrivelsen. Ved normale BS overgår patienterne til vanlig observation. Hvis der påvises forhøjede værdier, skal kvinden i de fleste tilfælde hurtigst muligt opstarte insulinbehandling.
GDM diagnostik og Betapred:
BS-profil mhp. at diagnosticere GDM kan ikke laves samtidig med Betapred-behandling, men skal vente til syv dage efter behandlingen.
Fødsel
Elektivt sectio: Sectio foregår på vanlig vis, pt skal prioriteres som nummer 1 eller 2.
Blodsukker måles ved ankomsten.
Spontant indsættende fødsel:
Ved ankomsten til fødegangen måles blodsukker og der køres CTG.
Blodsukker måles på vanlige tidspunkter, indtil patienten er i aktiv fødsel. Herefter hver 2. time.
Kvinden må spise og drikke som vanligt. Ved blodsukker > 8,0 mmol/l kontaktes obstetrisk bagvagt med henblik på insulinbehandling.
KJS orienteres, når pressefasen indledes. Overvej tilstedeværelse ved flere risikofaktorer for skulderdystoci.
Der køres intermitterende CTG jf CTG under fødslen
Igangsættelse:
Ved velreguleret GDM og normalt fosterskøn anbefales ambulant igangsættelse 41+0.
Ved flere risikofaktorer kan ppmed overvejes før GA 41+0 efter konference med obstetriker.
Ved dysreguleret GDM planlægges igangsættelse under indlæggelse individuelt af obstetriker.
Uanset behandlingsregime anbefales igangsættelse efter GA 37 uger ved en estimeret fostervægt over 4000 gram, men med hensyntagen til moderens statur, obstetriske anamnese samt fosterets ultralydsestimerede proportioner.
Ved fosterskøn > 4500 gram anbefales som udgangspunkt forløsning med kejsersnit, dog afhængig af obstetrisk anamnese.
Der køres intermitterende CTG jf CTG under fødslen
Insulin under fødsel:
Kvinder med GDM som under igangsættelse eller under fødsel får behov for insulin, konfereres med Obstetrik BV. Insulin gives efter aftale med Obstetrisk BV ud fra følgende vejledning:
· BS > 8 – gives 2 IE NovoRapid s.c
· BS > 10 – gives 4 IE NovoRapid s.c
· BS > 12 – gives 6 IE NovoRapid s.c
· BS > 14 – gives 8 IE NovoRapid s.c
Ved BS > 15 suppleres med a-gas og patienten konfereres med Obstetrisk BV på RH tlf. nr. 35 45 13 22
Efter fødslen
Kontrol af barnet afhængig af hypoglykæmi flowchart ![]() Profylakse og behandling af hypoglykæmi for børn født GA 34+0 og alder under 72 timer.pdf
Profylakse og behandling af hypoglykæmi for børn født GA 34+0 og alder under 72 timer.pdf
GDM (velreguleret og på diæt) kan udskrives ambulant under følgende betingelser:
Kontrol af mor:
Efter fødslen måles BS inden for 2 timer. Såfremt BS er >12.0 kontaktes obstetrisk bagvagt 2-5624
Hos langt de fleste gravide med GDM vil blodsukkerreguleringen være normaliseret få timer efter fødslen. Såfremt BS < 12, skal det ikke gentages.
Når barn og placenta er født, seponeres diæten, og patienten kan spise og drikke som vanligt.
I epikrise til praktiserende læge anbefales, at kvinden får målt HbA1c en gang årligt, første gang 2-3 mdr. efter fødslen.
Ansvar og organisering
Afdelingsledelsen har ansvaret for at instruksen er tilgængelig for alle medarbejdere.
Behandlende læger, jordemødre, sygeplejerske og SOSU-assistenter har ansvaret for at kende og anvende instruksen.
Referencer, lovgivning og faglig evidens samt links hertil
Kliniske retningslinier for gestationel diabetes mellitus (GDM). Screening, diagnostik, behandling og kontrol samt follow-up efter fødslen.
Sandbjergguidelines vedr. screening for GDM. http://www.dsog.dk/files/screening_GDM.pdf
Jensen DM, Mølsted-Pedersen L, Beck-Nielsen H., Westergaard JG, Ovesen P, Damm P. Screening for gestational diabetes mellitus by a model based on risk indicators: a prospective study Am J Obstet Gynecol. 2003;189:1383-8.
Horvath K, Koch K, Jeitler K, Matyas E, Bender R, Bastian H, Lange S, Siebenhofer A. Effects of treatment in women with gestational diabetes mellitus: systematic review and meta-analysis. BMJ 2010;340:c1395
Instruks for "Diabetes - Diætbehandlet GDM (White gr A) på fødegangen, samt til p p med og elektivt sectio". Rigshospitalet
Alwan N, Tuffnell DJ, West J. Treatments for gestational diabetes. Cochrane Database of Systematic Reviews 2009, Issue 3. Art. No.: CD003395. DOI: 10.1002/14651858.CD003395.pub2
Lauenborg J, Hansen T, Jensen DM, Vestergaard H, Mølsted-Pedersen L, Hornnes P, Locht H, Pedersen O, Damm P. Increasing incidence of diabetes after gestational diabetes: a long-term follow-up in a Danish population. Diabetes Care. 2004;27(5):1194-9.
Clausen TD, Mathiesen ER, Hansen T, Pedersen O, Jensen DM, Lauenborg J, Damm P. High prevalence of type 2 diabetes and pre-diabetes in adult offspring of women with gestational diabetes mellitus or type 1 diabetes: the role of intrauterine hyperglycemia. Diabetes Care. 2008;31(2):340-6
Jensen DM, Damm P, Sørensen B, Mølsted-Pedersen L, Westergaard JG, Ovesen P, Beck-Nielsen H. The effect of proposed diagnostic cut points for gestationel diabetes mellitus. Comparison of the criteria's for the European Pregnancy Study Group and the WHO. Submitted.
Klarlund B. Motion og graviditet. Nyt Nordisk forlag. 2004
Cochrane:
Very tight vs tight control of diabetes in pregnancy
Dietary regulation for "gestational diabetes"